

免疫细胞
免疫细胞(immune cell)是白细胞的俗称,包括淋巴细胞和各种吞噬细胞等,也特指能识别抗原、产生特异性免疫应答的淋巴细胞等。淋巴细胞是免疫系统的基本成分,在体内分布很广泛,主要是T淋巴细胞、B淋巴细胞受抗原刺激而被活化,分裂增殖、发生特异性免疫应答。除T淋巴细胞和B淋巴细胞外,还有K淋巴细胞和NK淋巴细胞,共四种类型。除淋巴细胞外,参与免疫应答的细胞还有浆细胞、粒细胞、肥大细胞、抗原呈递细胞及单核吞噬细胞系统的细胞。
自体免疫细胞技术
自体免疫细胞治疗技术是指从自体外周血中分离的单个核细胞经过体外激活和扩增后输入患者体内,直接杀伤肿瘤细胞或病毒感染细胞,或调节和增强机体的免疫功能。
生物免疫治疗的发展历程
源于20世纪80年代细胞生物学、分子生物学、肿瘤免疫学、生物工程学等诸多理论研究的深入,使得免疫治疗有了更明确的目的性、靶向性和有效性,使得近二十多年来,生物免疫细胞治疗已成为继手术、放疗、化疗三大传统疗法最重要的辅助手段。
公司生物肿瘤免疫细胞治疗技术研究产品
CIK细胞免疫治疗
“CIK细胞”是英文“cytokine-induced killer cells ”的简称,中文译名为细胞因子诱导的杀伤细胞。它是将人的外周血或者脐血单个核细胞在体外用多种细胞因子共同培养一段时间后获得的T淋巴细胞,兼具有T淋巴细胞强大的抗肿瘤活性和NK细胞的非MHC限制性杀瘤优点,又称为NK细胞样T淋巴细胞。
CIK是抽取人外周血,提取单个核细胞,在实验室经过多种细胞因子培养后,获得的一群具有杀伤肿瘤细胞的免疫细胞, 即杀伤性T淋巴细胞。
• 重要的天然免疫细胞
• MHC非限制性杀伤
• 受肿瘤免疫抑制微环境的影响
• 使用肿瘤类型广
• 不需要单采机,单次少量采血,高效体外扩增
• 与化疗周期配合度高
NK细胞治疗制备技术
NK 细胞特性
一类无典型T、B淋巴细胞表面标志和特征的淋巴细胞来源于骨髓淋巴干细胞,在骨髓内发育成熟,主要存在于血、淋巴组织
NK细胞特有的标志:CD3-CD16+CD56+
重要的天然免疫细胞
MHC非限制性杀伤
受肿瘤免疫抑制微环境的影响
可以增强抗体药物治疗ADCC和CDC作用
使用肿瘤类型广
不需要单采机,单次少量采血,高效体外扩增
与化疗周期配合度高
DC-CIK细胞治疗制备技术
DC(dendritic cells,DCs)从外周血或者脐血分离出单个核细胞,体外培养将其诱导成为树突奖细胞,和CIK体外共培养时,DC细胞可分泌IL-2,IL-12和IFN-γ 等细胞因子,促进CIK细胞的增殖活性和细胞毒作用,DC-CIK构成了一个体外活化免疫体系,回输后能够有效地抵抗癌细胞对免疫细胞的抑制作用,发挥更持久的杀瘤活性,是主动特导性免疫治疗和过继免疫治疗相结合的典范。
DC-CIK治疗癌症的原理简图

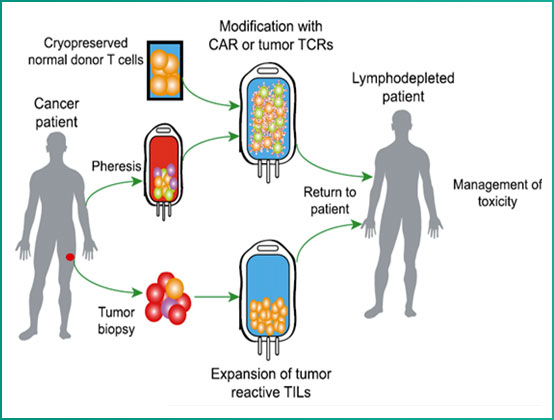
CAR-T细胞
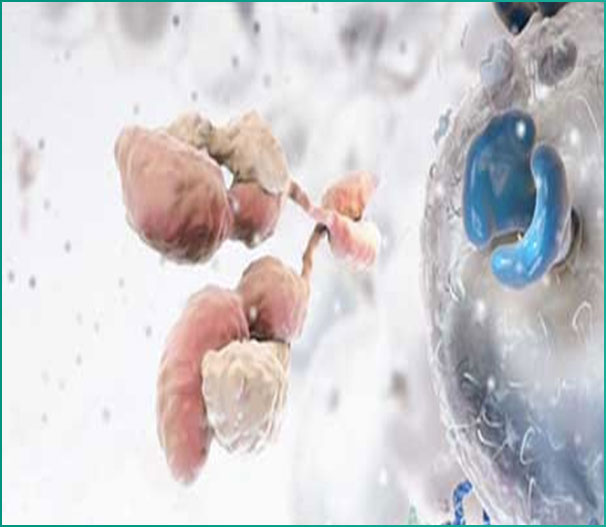
通过将识别肿瘤相关抗原(tumor associated antigen,TAA)的单链抗体(single chain fragment variable,scFv) 和胞内信号域“免疫受体酪氨酸活化基序(immunoreceptor tyrosine-based activation motifs, ITAM, 通常为CD3ζ或FcεRIγ)”在体外进行基因重组,生成重组质粒,再在体外通过转染技术转染到患者的T细胞,使患者T细胞表达肿瘤抗原受体,转染后经过纯化和大规模扩增后的T细胞,称之为嵌合抗原受体T细胞(CAR-T细胞)。
CAR-T的特点
表达CAR的T细胞以抗原依赖、非MHC限制的方式结合肿瘤抗原, 启动并活化特异性杀伤肿瘤反应。CAR-T细胞的体内输注用于治疗肿瘤不但起效快,而且有可能获得长期的疗效。特别是T细胞修饰后表达的嵌合抗原受体可以避免T细胞的免疫耐受和主要组织相容性复合体的约束。
巨噬细胞治疗制备技术
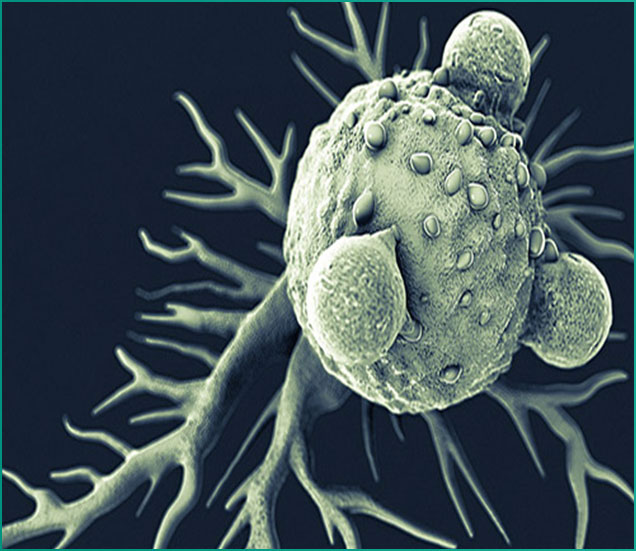
源自单核细胞,而单核细胞又来源于骨髓中的前体细胞。巨噬细胞和单核细胞皆为吞噬细胞,在脊椎动物体内参与非特异性防卫(先天性免疫)和特异性防卫(细胞免疫)。它们的主要功能是以固定细胞或游离细胞的形式对细胞残片及病原体进行噬菌作用(即吞噬以及消化),并激活淋巴球或其他免疫细胞,令其对病原体作出反应。
巨噬细胞是扮演清道夫角色的免疫细胞,巨噬细胞中的合成物转型生长因子β(TGF-beta),具有抑制巨噬细胞活动的功能,以免产生失控反应。
TIL细胞治疗制备技术
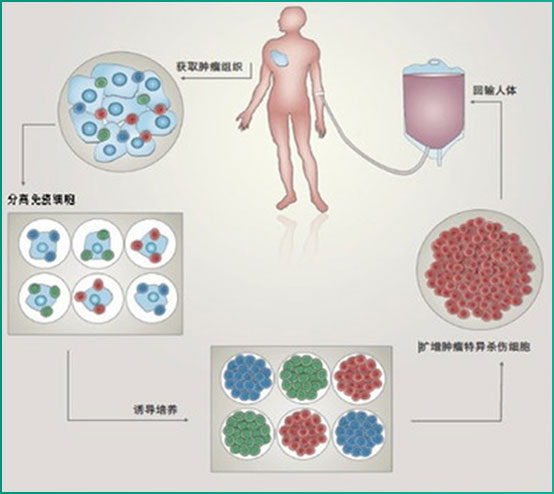
TIL细胞(肿瘤浸润淋巴细胞(tumor infiltrating lymphocyte,TIL))是一种新型的抗肿瘤效应细胞,具有高效、特异、副作用小等优点
从手术切除的肿瘤组织或转移的淋巴结中分离的淋巴细胞,经细胞因子诱导活化,经大量增殖后回输给原病人
恶性胸水常见于肺癌、乳腺癌,恶性淋巴瘤、卵巢癌等。
恶性腹水:卵巢癌、肝癌、胃癌等
从癌性胸腹水中分离并提取TIL细胞,经一系列细胞因子体外诱导并扩增后将其回输到患者的胸腹腔中
(1)TIL细胞能特异性识别并杀伤自体肿瘤细胞,引起肿瘤供血血管的损伤,使其闭塞,减少渗出并发挥抗肿瘤作用,有效抑制肿瘤细胞的正常生长;
(2)TIL细胞可抑制肿瘤细胞产生能损伤腹膜表面的蛋白因子,抑制细胞内组织胺成分的释放,以减轻腹膜表面的渗出,并促进损伤的腹膜表面修复,使渗出液尽快吸收,从而达到治疗作用;
(3)提高机体免疫功能。
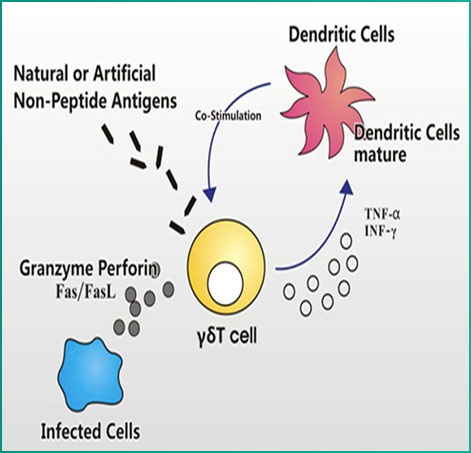
γδT细胞治疗制备技术
在外周血中占成熟T细胞的5%-10%。其TCR缺乏多样性,可直接识别某些完整的多肽抗原。
γδT细胞主要分布于皮肤和黏膜组织上,因此对于粘膜方面的癌症治疗效果突出,比如消化道、呼吸道、生殖系统方面的癌症效果显著。
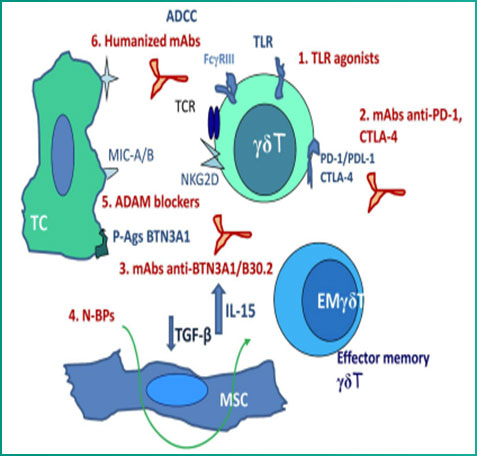
(1)γδ T细胞加速创伤愈合
(2)γδT细胞协助DC细胞识别发现癌细胞抗原,然后将这些抗原进行杀伤或是传递给其他细胞。能够与多种免疫细胞发生作用,参加抗肿瘤免疫应答。
(3)γδT细胞能够分泌相关因子,这些因子能够放大肿瘤信号。
PDCK-1细胞治疗制备技术
PD-1
分布:T cells,NK, B cells
配体:PDL-1,PDL-2
效应:与PD-L1/L2结合后,使CD3zeta,ZAP-70,L13K和PKCQ去磷酸化,抑制T细胞活化信号:在TILs中高表达,介导T细胞耗竭:黑色素瘤细胞表面的PD-1和PD-L1结合后,通过p-S6及下游通路介导肿瘤细胞的增殖。
抗体武装化的细胞免疫治疗(PDCK-1)
当前备受业界瞩目且竞争异常激烈的新一类抗癌免疫疗法,旨在利用人体自身的免疫系统抵御癌症,通过阻断PD-1/PD-L1信号通路使癌细胞死亡,具有治疗多种类型肿瘤的潜力。 PDCK-1可阻断PD-1与其配体(PD-L1和PD-L2)之间的相互作用,从而激活T淋巴细胞。
在T细胞免疫中,配体和受体的共调控在肿瘤特异性T细胞的激活和抑制中起着重要作用。精确控制的T细胞检验点影响免疫系统的反应,避免免疫系统过度激活。抑制这些检验点的单抗被叫做检验点阻断抗体,它们可以诱导更强的肿瘤免疫反应,使反应维持更久的时间。
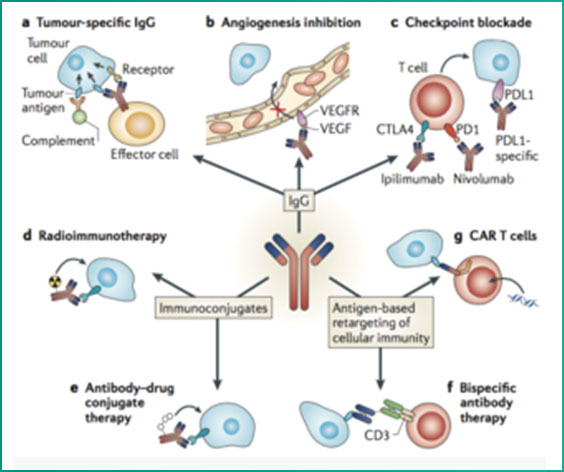
BsAb-T 细胞治疗制备技术
BsAb-T(Bispecific Antibodies,BsAb)是一种联合T细胞和新型基因工程双特异性单链抗体的治疗技术,BsAb具有2个抗原结合部位,可以同时结合T细胞及肿瘤细胞表面的抗原分子,从而有效地激活静止的T细胞,达到杀伤肿瘤细胞的目的。其具备更强的特异性以及更高的灵活性和亲和力,在肿瘤靶向治疗上具有更广泛的应用前景。
BsAb-NK细胞治疗制备技术
BsAb-NK(Bispecific Antibodies,BsAb)是一种将基因工程双特异性单链抗体序列以慢病毒为载体导入细胞的治疗技术。NK细胞可自行分泌双特异性单链抗体,通过将肿瘤细胞上的抗原蛋白呈递给NK细胞特异表达的CD16蛋白,激活免疫系统识别并杀灭肿瘤细胞。
BsAb-NK细胞技术利用病毒载体将BsAb稳定表达在NK细胞中,经过活化扩增,进入体内后能选择性识别并杀死病变细胞,最重要的是, BsAb-NK细胞能根据体内肿瘤负荷来调节自身的扩增能力,肿瘤细胞越多,BsAb-NK细胞扩增越多。
BsAb-NK细胞治疗的核心技术
1、遗传修饰系统
2、BsAb-NK基因设计部分个性化
3、治疗要诀;高效﹑安全